Astma-, Allergi- och KOL-sköterskeföreningen (ASTA) ordnar årligen ASTA-dagarna, en tvådagarskonferens med föreläsningar, interaktiva sessioner och utställningar. I år hade Chiesi nöjet att bidra till ett inledande symposium som innehöll aktuella behandlingsriktlinjer vid astma, en djupdykning i de små luftvägarna och en uppmaning att tänka bredare än KOL vid vård av denna (ofta multisjuka) grupp.

Kliniska överväganden vid astma
George Grantson, överläkare Allergisektionen, Hallands sjukhus (Varberg)
I mars 2023 kom Läkemedelsverket ut med sina behandlingsriktlinjer vid astma hos barn och vuxna1 och George Grantson gick igenom huvudpunkterna.
Upp till steg 4 kan hanteras i primärvård.
* FABA (Fast acting beta-2-receptor agonist) = Beta-2-receptoragonist med snabbt insättande effekt, med kort eller lång verkningstid. I skrivande stund är de enda tillgängliga kombinationerna av FABA + ICS, formoterol med beklometason eller formoterol med budesonid. Vid behovsbehandling med dessa kombinationer utan underhållsbehandling är i nuläget utanför godkänd indikation. TLA = tempererat laminärt luftflöde.
FABA
Begreppet FABA, fast-acting beta-2-receptoragonist introducerades och innebär snabbt insättande effekt med kortare (salmeterol, terbutalin) eller längre verkan (formoterol 12 timmar). I gruppen FABA ingår därmed både SABA (short acting) och LABA (long acting) betaagonister.
Inhalationssteroid till alla vuxna med astma
STEG 1 Monobehandling med luftrörsvidgare ska undvikas helt och alla vuxna med astma ska ha tillgång till inhalationssteroid (ICS). Genom att ge en fast kombination med ICS + FABA säkerställs att patienten får ICS vid varje tillfälle. Mild astma som inte är under kontroll bidrar till både svåra exacerbationer och ökad dödlighet.2
Är två gånger i månaden ofta?
En patient som behöver använda vidbehovsmedicin två gånger i månaden är inte välkontrollerad. Luftvägsinflammationen behöver då behandlas med ICS i underhållsdos, dvs minst STEG 2.
Gör enstaka inhalationer någon skillnad?
En jämförelse mellan vid-behovsanvändning av enbart SABA eller FABA+ICS visade att antalet svåra exacerbationer var 64% lägre i gruppen som tagit ICS, vilket visar att även enstaka doser inhalationssteroid gör skillnad. 3
Välja leukotrienantagonist eller LAMA?
Vid upptrappning från ICS-LABA kan långverkande antikolinergikum (LAMA) eller leukotrienantagonist (LTRA) läggas till, vilket behöver bedömas individuellt.
Leukotrienantagonist (LTRA)
LTRA kan vara lämpligt tillägg vid säsongsbunden rinit som profylaktiskt vid asträngningsutlöst astma. Samters triad*, det vill säga astma med återkommande näspolyper och överkänslighet mot NSAID, är förknippat med en hög leukotrienproduktion, vilket gör LTRA till ett lämpligt val.
*Samters triad kallas även kallad Aspirin-Exacerbated Respiratory Disease (AERD).
Long-Acting Muscarinic Antagonist (LAMA)
LAMA minskar risken för exacerbationer och är därför lämpligt till patienter som har frekventa exacerbationer. Dubbel bronkdilatation kan också vara bra till patienter som har svag lungfunktion och till patienter som rökt eller röker eftersom överlappande symtom med KOL är troliga.
Kolla alltid detta!
Är utebliven effekt behandlingssvikt eller glapp i behandling? George, som tar emot patienter med svår astma säger att det ofta visar sig att patienterna faktiskt inte tagit sina läkemedel som det var tänkt. Det man alltid måste fråga sig innan man eskalerar behandling, menar George, är:
1) Är inhalationstekniken korrekt? 2) Hur ser följsamheten ut? 3) Är diagnosen korrekt?
Ibland kan en omstart på samma behandlingssteg vara det som behövs, andra gånger behövs en upptrappning. Vid förändringar i medicinering kan det vara att föredra att kalla patienten till uppföljning, snarare än att patienten ska höra av sig, eftersom det underlättar att uppföljningen faktiskt blir av.
ASTMA och små luftvägar
Per Rönmark, Specialist i allmänmedicin
Per inledde med att testa publiken på lite spirometritolkning innan vi fördjupade oss i de små luftvägarna.
Varje förgrening ökar tvärsnittsytan
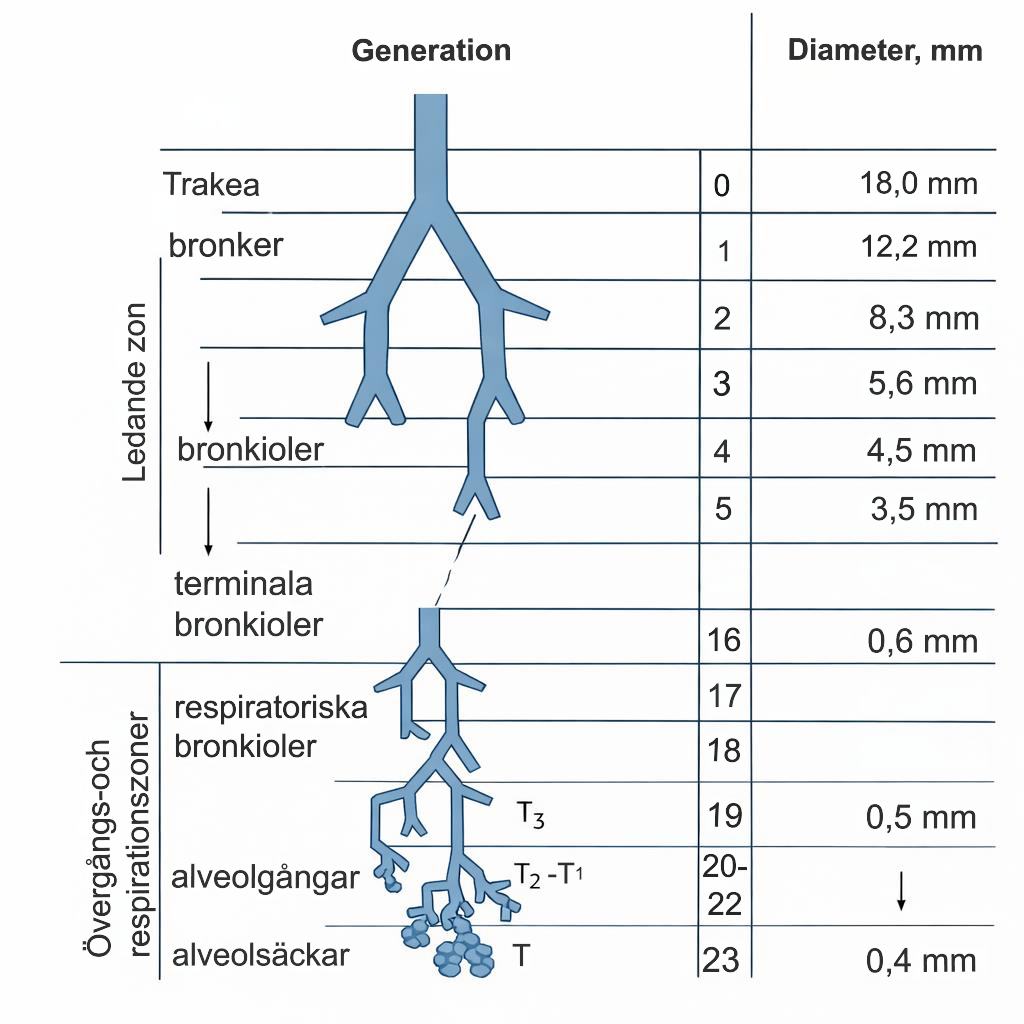
För varje förgrening av luftvägarna från trakea blir diametern allt mindre. De stora luftvägarna hålls uppe av brosk fram till den fjärde förgreningen, varifrån bronkioler (utan brosk) tar vid. Varje ny gren är trängre än den tidigare, men på grund av den enorma mängden förgreningar blir tvärsnittsytan större för varje förgrening. Redan efter den 8:e förgreningen är diametern mindre än 2 mm och tillhör de små luftvägarna.4
Spirometrins tysta zon
Tittar man på FEV1, det vill säga den volym som expireras första sekunden, visar det framför allt obstruktivitet i de stora luftvägarna. Det beror på att tvärsnittsytan där luften ska passera är minst i de stora luftvägarna. Detta illustrerade Per med Abisko kanjon – i den trånga kanjonen forsar Abiskojåkka fram med öronbedövande ljud i men vid deltat i Torne träsk rinner vattnet tyst och stilla. Motståndet i de små luftvägarna (under 2 mm) utgör bara 10% av det totala motståndet och försvinner så att säga i bruset från de stora luftvägarna. Därför kallas de små luftvägarna spirometrins tysta zon.
Finns inflammation i de små luftvägarna?
Bland de som har astma har 50-60% inflammation i de små luftvägarna, vilket kallas SAD, small airways dysfunction.5 Det förekommer vid mild till svår astma, såväl icke-allergisk astma som allergisk.
Hur vet man om en astmapatient har SAD?
Impulsoscillometri är en metod som kan visa på SAD, men tekniken är sällan tillgänglig i svensk sjukvård. Det finns vissa kliniska ledtrådar att leta efter. En sådan ledtråd är nattlig astma6. Astmapatienter med nattliga symtom har mer troligt mer inflammation och högre motstånd i de små luftvägarna jämfört med de utan nattliga symtom. Ansträngningsutlösta besvär kan också ge ledtrådar om förekomst av SAD.
Besvär vid ansträngning – obstruktion eller hyperinflation?
Vid ansträngningsutlös bronkialobstruktion kommer vanligen en ganska snabb reaktion med andningsbesvär som går att förebygga med ordentlig uppvärmning. Slemhinnan svullnar upp i de medelstora luftvägarna, andningen kan pipa/väsa men luften passerar. Vid ansträngningsutlöst hyperinflation, däremot, svullnar de små luftvägarna upp och stryper luftflödet så att luft inte kommer ut.7 Luften blir därför kvar i luftvägarna (airtrapping) vilket ger ett allt högre andningsmedelläge. Hyperinflation vid ansträngning är ett tecken på SAD. Air trapping kan ses på HRCT thorax, men analysen måste aktivt efterfrågas. Airtrapping påverkar inte flödet men kan ses i en sänkt volym för FEV1.
Hur når vi de små luftvägarna?
Storleken på de inhalerade partiklarna spelar roll för hur de kan distribueras i lungträdet. Måttet som används är MMAD (Mass median aerodynamic diameter), vilket säger något om storleken på den partikel som representerar viktmedianen (det spann där det finns lika många lättare som tyngre partiklar). Vid inhalation ska partiklarna vara mellan 1-5 mikrometer för att inhaleras. Är partiklarna större är det mer troligt att de fastnar på vägen, i svalget. För att kunna nå de små luftvägarna behöver de vara lätta nog så att de följer med luftströmmen utan att krocka (och fastna) på vägen. Extrafina partiklar, dvs under 2 mikrometer är små/lätta nog att nå små luftvägar. 8
Treatable traits vid KOL – individualiserad behandling vid heterogen sjukdom
Josefin Sundh, överläkare Universitetssjukhuset Örebro, docent Örebro Universitet
Josefin Sundh deltog via länk för att diskutera treatable traits och lotsa oss genom några patientfall för att hitta de treatable traits som bör utvärderas för att patienten ska må bättre.
Treatable traits vid KOL – ett nytt paradigm
KOL är en heterogen sjukdom där det varit ganska ont om medicinska genombrott över tid och det kan kännas som att hur vi än gör blir det inte tillräckligt. Att fokusera på behandlingsbara drag, treatable traits (TT), är ett nytt sätt att individualisera behandling vid KOL.9 Målet är att hitta kliniskt och behandla relevanta sjukdomsyttringar för att patienten ska må bättre, leva längre och få färre försämringsperioder. I GOLD 2025 uttrycks dyspne och exacerbationer som viktiga behandlingsbara drag,10 men individer med KOL har oftast flera olika treatable traits.
Pulmonella, extrapulmonella och behavioristiska
KOL är en heterogen sjukdom med olika funktionella/patologiska förklaringar (endotyp) som ser lite olika ut hos olika grupper av patienter (klinisk fenotyp) och påverkar biomarkörer (mätbara och påverkbara indikatorer i biologiska processer). Treatable traits kan vara pulmonella (t ex eosinofil inflammation, kronisk bronkit, hyperinflation), extrapulmonella (t ex samsjuklighet, malnutrition, systemisk inflammation) samt behavioristiska (det vill säga beteendemässiga, såsom inaktivitet, dålig följsamhet eller rökning).9
Treatable traits är vanliga! Ungefär varannan med KOL har icke-reversibel luftvägsbegräsning. Emfysem, fortsatt rökning och produktiv hosta är också vanliga TT vid KOL.9
Fenotyp = hur sjukdomen ser ut hos patienten (symtom, mönster, förlopp).
Endotyp = varför sjukdomen ser ut så (vilken biologisk mekanism som driver den).
Biomarkör = något mätbart (t.ex. prov/markör) som hjälper oss att känna igen mekanismen.
Treatable trait = ett konkret behandlingsbart drag man kan rikta behandlingen mot.
När är det dags att ta itu med treatable traits?
Ska vi invänta en etablerad sjukdom innan vi börjar behandla treatable traits? När det gäller förstadium till KOL (pre-COPD) har patienter symtom, förändringar på lungor och ogynnsamma livsstilsfaktorer – även vid en ”godkänd” lungfunktion (FEV1/FCV >0,7.) För pulmonella treatable traits behövs mer evidens för att motivera behandling av pulmonella symtom. Däremot finns redan tydliga evidens för att behandla extrapulmonella och behavioristiska TT.
Treatable traits ska beaktas oavsett vårdnivå!
Det finns mycket som kan göras för förbättra måendet hos KOL-patienter på alla vårdnivåer. Att identifiera och behandla såväl luftvägsinflammation som komorbiditeter är viktigt. Det är också viktigt att adressera behavioristiska treatable traits, som inhalationsteknik, följsamhet, rökning och fysisk inaktivitet. Josefin menar att fysisk inaktivitet och rökning är två treatable traits som det verkligen lönar sig att satsa på, även om det är svårare att genomföra jämfört med att lägga till ett läkemedel.
Till sist skickar Josefin Sund med en påminnelse om Kloka Kliniska VAL: mer är inte alltid bättre. Avstå från utredningar och behandlingar som inte gynnar patienten.
Helsingborg, plats för ASTA 2026



Referenser
- Läkemedelsverket. Behandlingsriktlinjer för astma. Uppsala: Läkemedelsverket.
- Dusser D, Montani D, Chanez P, et al. Mild asthma: an expert review on epidemiology, clinical characteristics and treatment recommendations. Allergy. 2007;62(6):591–604.
- O’Byrne PM, FitzGerald JM, Bateman ED, et al. Inhaled combined budesonide–formoterol as needed in mild asthma. N Engl J Med. 2018;378(20):1865–1876.
- Chovancová M, et al. The pressure gradient in the human respiratory tract. EPJ Web Conf. 2014;67:02047.
- Usmani OS, Singh D, Spinola M, Bizzi A, Barnes PJ. The prevalence of small airways disease in adult asthma: a systematic literature review. Respir Med. 2016;116:19–27.
- Usmani OS. Small airways dysfunction in asthma: evaluation and management to improve asthma control. Allergy Asthma Immunol Res. 2014;6(5):376–388.
- In’t Veen JC, Beekman AJ, Bel EH, Sterk PJ. Exercise‑induced dyspnoea and dynamic hyperinflation in asthma. Am J Respir Crit Care Med. 2000;162(2 Pt 1):429–434.
- Lavorini F, Pedersen S, Usmani OS, et al. Dilemmas, confusion and misconceptions related to small airways directed therapy. Chest. 2017;151(6):1345–1355.
- Agustí A, Rapsomaniki E, Beasley R, et al. Treatable traits in the NOVELTY study. Respirology. 2022;27(11):929–940
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the prevention, diagnosis and management of chronic obstructive pulmonary disease: 2025 report. GOLD. 2025.